el cancer
La célula es el elemento más simple, dotado de vida propia, que forma los tejidos organizados. Está compuesta por una masa rodeada de protoplasma que contiene un núcleo.
Una pared celular rodea la célula y la separa de su ambiente. Dentro del núcleo está el ADN, que contiene la información que programa la vida celular.
El hombre está compuesto de millones de células.
La célula se divide y al hacerlo sus estructuras se dividen también en otras exactamente iguales a las anteriores, con los mismos componentes y funciones que la originaria.
Las células normales crecen a un ritmo limitado y permanecen dentro de sus zonas correspondientes. Las células musculares se forman y crecen en los músculos y no en los huesos; las de los riñones no crecen en los pulmones, etc.
Estas funciones y este ritmo de crecimiento viene determinado por el ADN. Algunas células tienen menos tiempo de vida que otras, como por ejemplo las células del intestino que tienen un período de vida de dos semanas, mientras que los hematíes viven durante unos tres meses.
Otras células van a vivir el tiempo que viva la persona y sólo se dividen para sustituirse a sí mismas, éste sería el caso de las células óseas que actúan cuando hay que reparar una fractura.
La vida de cada grupo de células es distinta y funcionará según se lo dicte su ADN que es distinto para cada tipo de célula. Cada célula está bien diferenciada.
La sangre aporta el oxígeno y los nutrientes necesarios para la vida celular y recoge los productos de deshecho producidos por las células y los transporta a los órganos de filtrado y limpieza (riñones, hígado, pulmones).
La linfa es un líquido incoloro que se compone, en su gran mayoría, por linfocitos, un tipo de glóbulos blancos, y que recorre todo el organismo a través de vasos linfáticos.
El sistema inmunológico se encarga de la defensa del cuerpo a través de los leucocitos que buscan y destruyen a las bacterias y virus.
Los leucocitos viajan por la sangre y por la linfa y se acumulan en aquellos lugares donde hay infección para rodear y matar a las bacterias o virus y, más tarde, emigran por medio de los vasos linfáticos a los ganglios linfáticos.
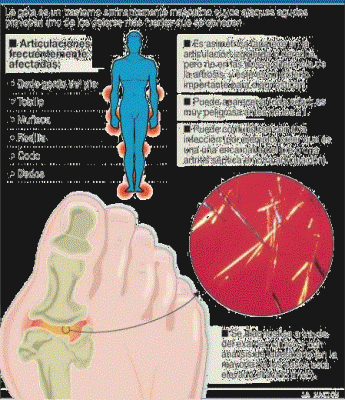
Los ganglios linfáticos son como racimos de uvas situados en distintas partes del organismo.
Cada ganglio recibe los linfocitos y es en ellos donde se filtran y destruyen las bacterias, los desechos y los propios linfocitos desgastados.
Cuando se produce alguna infección, los ganglios linfáticos se pueden inflamar. Si la infección se produce en un diente, se inflamarán los del cuello. Si la infección es en una mano, estarán aumentados los de la axila correspondiente. Los ganglios también pueden estar inflamados cuando hay un tumor.
La célula normal pasa a convertirse en una célula cancerosa debido a un cambio o mutación en el ADN. A veces esas células, cuya carga genética ha cambiado, mueren o son eliminadas en los ganglios linfáticos. Pero, otras veces, siguen con vida y se reproducen.
Las células cancerosas tienen un aspecto diferente, bien porque su forma ha cambiado o porque contengan núcleos más grandes o más pequeños.
Estas células son incapaces de realizar las funciones que corresponden a las células pertenecientes a ese tejido.
Generalmente se multiplican muy rápidamente, porque les falta un mecanismo de control del crecimiento.
Con frecuencia, son inmaduras debido a que se multiplican de una forma muy rápida y no tienen tiempo suficiente para crecer plenamente antes de dividirse.
Al formarse un gran número de células cancerosas, se amontonan, presionan o bloquean a otros órganos y les impiden realizar su trabajo.
Como no se limitan al espacio originario donde se forman, y se extienden a otras zonas, se dicen que son invasivas.
Tienden a emigrar a otros lugares, a través de la sangre o de la linfa. Las células que se encargan de la defensa del organismo suelen destruirlas, así separadas, pero si sobreviven pueden producir un nuevo crecimiento en un lugar diferente, metástasis, y dañar a otros órganos.
El tratamiento contra el cáncer es más eficaz cuando la enfermedad se detecta tan pronto como sea posible. Detectar el cáncer temprano por lo general implica que éste puede tratarse mientras se mantiene pequeño y cuando es menos probable a que se haya propagado hacia otras partes del cuerpo. A menudo, esto significa que existe una mejor probabilidad de cura, especialmente si el tratamiento inicial consiste en una cirugía.
Un buen ejemplo de la importancia de detectar el cáncer temprano es el melanoma (cáncer de la piel). Este cáncer se extirpa fácilmente si al momento de encontrarlo no ha crecido profundamente en la piel. La tasa de supervivencia a 5 años (porcentaje de las personas que viven por lo menos 5 años después del diagnóstico) en esta etapa es casi 100%. Sin embargo, una vez que el melanoma se ha propagado a otras partes del cuerpo, la tasa de supervivencia baja drásticamente.
A veces, la gente deja pasar por alto los síntomas ya sea por que no saben reconocerlos como algo importante o por que tienen temor a lo que puedan significar y no desean buscar atención médica. Los síntomas generales, tales como el cansancio, son más propensos a tener otra causa que no sea el cáncer, por lo que suelen ser vistos con poca importancia, especialmente si tienen una causa obvia o son síntomas temporales. Asimismo, una persona puede pensar que un síntoma más específico, como una masa en un seno, es probablemente un quiste que desaparecerá por sí solo. No obstante, ninguno de estos síntomas se debe pasar por alto, especialmente si los síntomas están empeorando o han estado presentes durante un periodo extenso, varias semanas, por ejemplo.
Muy probablemente, cualquier síntoma que pueda tener no sea a causa del cáncer, pero es importante que sean revisados por su médico, sólo por si acaso. Si el cáncer no es la causa, su médico puede ayudar en determinar cuál sea la causa y tratarla de ser necesario.
Algunos cánceres se pueden detectar antes de que ocurran los síntomas. La Sociedad Americana del Cáncer (American Cancer Society) y otras organizaciones médicas fomentan la detección temprana de ciertos tipos de cáncer antes de que los síntomas aparezcan mediante la recomendación de un examen general y pruebas específicas para personas que no tienen ningún síntoma. Para más información sobre las pruebas de detección temprana, consulte nuestro documento sobre “Directivas para la detección temprana del cáncer de la Sociedad Americana del Cáncer". No obstante, recuerde que estas pruebas recomendadas para la detección temprana no deben descartar la importancia de informarle a su médico sobre cualquier síntoma que se presente.
Síntomas y señales generales del cáncer
Es importante conocer cuáles son algunas de las señales y síntomas generales (no específicos) del cáncer. Estos incluyen: pérdida de peso inexplicable, fiebre, cansancio, dolor y cambios en la piel. Por supuesto, es importante recordar que tener estos síntomas y estas señales no significa necesariamente que hay cáncer; existen muchas otras condiciones que pueden causar estas señales y estos síntomas.
Pérdida de peso inexplicable: la mayoría de las personas con cáncer experimentarán pérdida de peso en algún momento de la enfermedad. Una pérdida de peso inexplicable de 10 libras (4 kilos y medio) puede ser la primera señal de cáncer, particularmente en casos de cáncer del páncreas, estómago, esófago o pulmón.
Fiebre: ésta es muy común cuando se tiene cáncer, pero se observa con mayor frecuencia cuando la enfermedad es avanzada. Casi todos los pacientes de cáncer experimentarán fiebre en algún momento, especialmente si el cáncer o sus tratamientos afectan al sistema inmunológico y reducen la resistencia a las infecciones. Con menor frecuencia, la fiebre puede ser una señal temprana de cáncer, como por ejemplo en caso de la leucemia o el linfoma.
Cansancio: éste puede ser un síntoma significativo a medida que el cáncer progresa. Puede ocurrir en sus etapas iniciales, especialmente si el cáncer causa una pérdida crónica de sangre, como ocurre con algunos cánceres de colon o estómago.
Dolor: éste puede ser una señal temprana de algunos cánceres, tales como los cánceres de los huesos o el cáncer testicular. Frecuentemente, el dolor es un síntoma de enfermedad avanzada.
Cambios en la piel: además de los cánceres de la piel (ver la siguiente sección), algunos cánceres internos pueden producir señales en la piel que pueden verse a simple vista, tales como oscurecimiento de la piel (hiperpigmentación), piel amarillenta (ictericia), enrojecimiento (eritema), picazón o crecimiento excesivo de vello.
Cancer Cervical
¿Qué es el cáncer cervical?
El cáncer cervical es un crecimiento maligno que ocurre en el cuello del útero. Este conecta al útero con el canal de la vagina. Usted puede tocarlo con sus dedos dentro de la vagina.
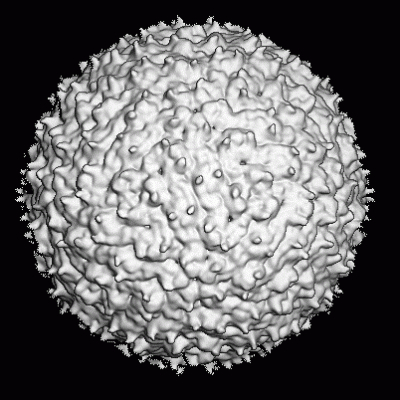
Se cree que el cáncer cervical es causado por un virus que se transmite sexualmente llamado virus papiloma humano (HPV). Sólo algunos tipos de HPV pueden causar cáncer. Por lo general , este virus causa cáncer en el cuello del útero, pero el HPV también puede ser responsable del cáncer en la vagina, vulva, y en el área ano-rectal (en los hombres o en las mujeres) y en el pene.
Se llama "displasia" a la aparición de células anormales en el cuello del útero. Cuando la displasia es diagnosticada y tratada a tiempo, se puede prevenir el cáncer. El cáncer cervical comienza en algunas células, pero gradualmente crece en tamaño. Este crecimiento, ocurre por lo general en un período de diez años o más. Cuando este crecimiento puede ser visto y palpado en un examen pélvico, se le llama tumor. Si el tumor no es tratado, puede extenderse a otras áreas tales como los ovarios, las trompas de Falopio y la vagina. Si el cáncer cervical no es tratado puede convertirse en una condición mortal.
¿Quién se encuentra a riesgo de desarrollar cáncer cervical?
En 1993, el Centro de Control de Enfermedades (CDC) añadió el cáncer cervical invasivo a la lista de enfermedades causadas por el SIDA. Esta decisión se basó en la observación de que las mujeres VIH positivas tienen más predisposición a desarrollar displasia que las mujeres sin el virus. Muchos doctores creen que la displasia puede convertirse en cáncer más rápidamente si también existe infección con el VIH. La displasia de alto grado parece ocurrir más frecuentemente en mujeres con conteos de células CD4 (células T) por debajo de 400. Otros factores de riesgo que pueden estar relacionados con el cáncer cervical y que pueden ser corregidos son: fumar cigarrillos y una dieta inadecuada (quizás por la falta de vitamina A).
¿Cuáles son los síntomas del cáncer cervical?
Una mujer puede tener cáncer cervical sin ningún síntoma. Las mujeres con cáncer cervical pueden quedar embarazadas y tener períodos menstruales normales. No hay señales o síntomas específicos, especialmente en la primera etapa del cáncer. En las etapas muy avanzadas, la mujer puede tener dolor, descarga de fluidos vaginales y puede sangrar entre períodos menstruales normales.
¿Cómo se diagnostica el cáncer cervical?
El Papanicolaou (Pap) es el examen de diagnóstico para el cáncer cervical. Las mujeres VIH positivas deben hacerse un Papanicolaou cada seis meses por un año, si los resultados de estos exámenes son normales, deben repetirlos una vez por año. El Papanicolaou puede detectar la displasia. Cuando se encuentra displasia, es necesario hacer otro examen con un instrumento magnificador llamado colposcopio. El colposcopio permite ver el tejido anormal para que se pueda realizar una biopsia. La mayoría de las veces sólo se trata de displasia pero algunas veces puede tratarse cáncer. Después de un examen con colposcopio, puede que sienta algunas molestias y un poco de sangrado.
Cuando se detecta cáncer cervical, es necesario hacer más exámenes antes de comenzar a planear el tratamiento. Este proceso se llama estadificación del cáncer (clasificación de la extensión y gravedad de la enfermedad). La estadificación es una serie de exámenes y evaluaciones que indican cuan avanzado está el cáncer.
¿Cómo se trata el cáncer cervical?
Un cáncer muy pequeño (llamado cáncer microinvasivo), puede ser removido totalmente mediante un procedimiento llamado biopsia de cono. Este tipo de biopsia, remueve una cantidad mayor del cuello del útero y el tejido es examinado cuidadosamente bajo un microscopio para ver si todas las células del cáncer han sido extraídas. Este procedimiento puede hacerse en el consultorio de un doctor, o en el hospital. Debido a que existen tres tipos de biopsias de cono, los efectos secundarios y el tiempo de recuperación pueden variar.
Si el cáncer no puede ser extraído completamente por medio de la biopsia de cono, la mujer puede necesitar que le hagan una histerectomía (extirpación quirúrgica del útero), para prevenir que el cáncer invada otras partes del cuerpo. A veces, los nódulos linfáticos en el área de la pelvis también son removidos. A esta operación se la llama histerectomía radical. Pero si el cáncer se ha diseminado a otras partes fuera del cuello del útero, el tratamiento común es la radiación. Generalmente, no se usa la quimioterapia para tratar el cáncer cervical.
¿Puede prevenirse el cáncer cervical?
¡SÍ! El cáncer cervical puede ser prevenido mediante exámenes regulares y el tratamiento apropiado para la displasia. Por esta razón es muy importante que las mujeres VIH positivas se hagan el examen Papanicolaou regularmente. Las mujeres VIH positivas que tienen una historia médica de displasia deberían probablemente hacerse un examen con colposcopio cada seis meses. Asegúrese de ver a un profesional de la salud que tenga experiencia con el VIH.
Virus Papiloma Humano (HPV)
El HPV no siempre causa cáncer. De hecho, probablemente un tercio de las mujeres sexualmente activas están expuestas al HPV, pero muy pocas desarrollan cáncer cervical.
El HPV también es conocido como el virus que causa verrugas. Sin embargo, algunos tipos de HPV no producen ningún síntoma. Estudios recientes han determinado que existen por lo menos 60 tipos diferentes de HPV. Al menos doce tipos de HPV se transmiten sexualmente. Algunos se transmiten muy fácilmente a través de toda clase de contacto íntimo, sexual o de piel a piel.
Con frecuencia, es necesario repetir el tratamiento para el HPV (por lo general de una a tres veces por semana por un período de dos a seis meses). No se recomienda el contacto sexual cuando las verrugas genitales están presentes. Su compañero(a) sexual también debe hacerse un análisis de HPV.
¿que esla enfermedad?
lla enfermedad es una alteración más o menos grave de la salud